- نویسنده : عيسي قاسمي
- بازدید : 261 مشاهده

بيماري لوپوس اريتماتوز سيستميك SLE يك بيماري خودايمني مزمن است كه مي تواند ارگان هاي متعددي بخصوص پوست، مفاصل، خون، كليه ها وسيستم عصبي مركزي را در بدن درگير كند. منظور از “مزمن بودن ” اين است كه بيماري لوپوس مي تواند
براي يك مدت طولاني باقي بماند. منظور از “خودايمني،” وجود اختلالي است در سيستم ايمني كه در آن سيستم ايمني بجاي محافظت بدن در مقابل ويروس وميكروب، به بافت هاي خود بيمار حمله مي كند. لوپوس يك بيماري خود ايمني است به اين معني كه سيستم ايمني بدن يا همان سيستم دفاعي بدن، آنتي بادي هايي توليد مي كند كه به بافت هاي داخلي بدن حمله مي كنند و باعث التهاب مي شوند. در اين مقاله از بخش بيماري دكتر زخم سلام به لوپوس مي پردازيم.

انواع بيماري لوپوس
دو نوع اصلي لوپوس وجود دارد:
- لوپوس ديسكوئيد
- لوپوس اريتماتوس سيستميك(SLE)
چه كسي به بيماري لوپوس مبتلا مي شود؟
- لوپوس در حدود نه برابر در زنان نسبت به مردان شايع تر است.
- لوپوس در افراد جوان تر رواج بيشتري دارد و تنها در حدود 1مورد در هر 15 مورد، بعد از سن 50 سالگي شروع مي شود، كه شدت آن كمتر است.
- لوپوس در زنان چيني شايع تر است.
- لوپوس در زنان آفريقايي يا كارائيبي نيز رواج دارد. اين بيماري در افراد آفريقايي-كارائيبي شديدتر است.
- لوپوس به ندرت مي تواند بر روي كودكان تاثير بگذارد، اما شيوع آن قبل از پنج سالگي غير عادي است.
علائم بيماري لوپوس
رايج ترين علائم لوپوس عبارتند از:
- درد مفاصل
- بثورات پوستي
- خستگي شديد (كوفتگي)
برخي از افراد مبتلا به لوپوس فقط اين علائم را تجربه مي كنند، در حالي كه اين علائم هنوز هم مي توانند تاثير زيادي را در زندگي روزمره فرد داشته باشند.
علائم ديگر لوپوس كه خيلي شايع هستند عبارتند از:
- تب
- كاهش وزن
- تورم غدد لنفاوي
بيماري لوپوس مي تواند بيشتر قسمت هاي مختلف بدن را تحت تاثير قرار دهد و هنگامي كه اين بيماري بر روي اندام هاي داخلي مانند قلب، ريه ها، مغز يا كليه ها تاثير مي گذارد، مي تواند بسيار جدي تر هم باشد. اما بيشتر افراد تنها يك يا چند مورد از علائم احتمالي را خواهند داشت و بسياري ديگر فقط متوجه آمد و شد اين علائم هستند.
پوست و دهان
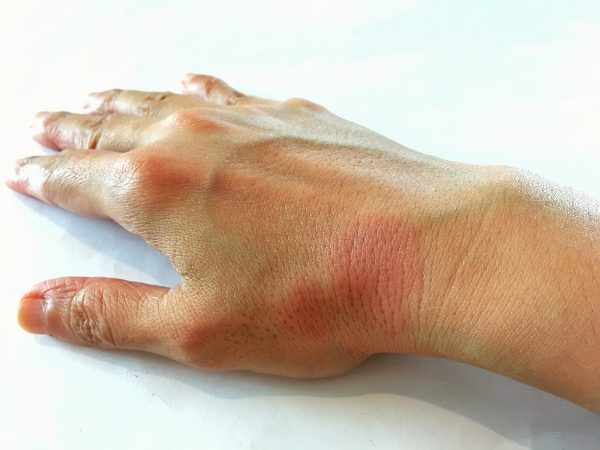
بر روي قسمت هايي از بدن كه در معرض نور خورشيد قرار دارند، جوش ها و بثوراتي ديده مي شود از جمله صورت، مچ دست و دست. بثورات پروانه اي شكل به خصوص بر روي گونه ها و برآمدگي بيني، عادي است.
برخي از افراد مبتلا به لوپوس متوجه تغيير رنگ انگشتان خود در هواي سرد مي شوند كه در ابتدا بسيار كم رنگ، سپس به رنگ آبي و در نهايت قرمز مي شوند. به اين حالت، پديده رينود گفته مي شود كه بر اثر باريك شدن (تنگي) عروق خوني ايجاد مي شود و باعث كاهش خون رساني به انگشتان دست يا انگشتان پا مي شود. زخم هاي دهاني نيز ممكن است ايجاد شود كه امكان برگشت مكرر آنها وجود دارد.
مو
ريزش مو تقريبا عادي است و ممكن است در برخي از افراد مبتلا به بيماري لوپوس شديد باشد اما زماني كه تحت كنترل قرار ميگيرد معمولا دوباره رشد مي كند.
مفاصل
درد مفاصل به ويژه در مفاصل كوچك دست ها و پاها شايع است. درد از يك مفصل به مفصل ديگر منتقل مي شود و اغلب با عنوان حركت باد بزني توصيف ميشود. درد و تورم مفصل ممكن است علائم اصلي در برخي از افراد باشد هر چند كه اين بيماري معمولا باعث آسيب دائمي و تغيير شكل مفاصل نميشود.
در حدود 1 نفر از هر 20 نفر مبتلا به لوپوس، داراي مشكلات شديد مفصلي هستند. كمتر از 1 نفر در هر 20 نفر مبتلا به لوپوس، بيش فعالي مفصل يا شكلي از آرتروز به نام آرتروپاتي جكوود وجود دارد كه مي تواند باعث تغيير شكل مفاصل شود.

كليه ها
در حدود 1 نفر در هر 3 نفر مبتلا به لوپوس، التهاب قابلتوجهي در كليه ها ديده مي شود و گاهي باعث آسيب كليوي نيز مي شود. در صورت تشخيص زود هنگام با انجام آزمايشادرار منظم، فشار خون و آزمايش خون توسط پزشك، التهاب كليه در بيشتر بيماران ميتواند با موفقيت درمان شود. بايد از داروهايي كه توسط پزشك تجويز مي شود،استفاده كنيد تا مطمئن شويد كه كليه ها، آسيب دائمي نميبينند.
خون و رگ هاي خوني
لوپوس مي تواند باعث افزايش فشار خون شود، مخصوصا اگر كليه ها را درگير كرده باشد. قرص هاي استروئيدي كه اغلب براي درمان بيماري لوپوس مورد استفاده قرار مي گيرند، مي توانند باعث افزايش فشار خون شوند مخصوصا اگر در دوزهاي زيادي مصرف شوند. لوپوس مي تواند در ايجاد كلسترول بالا نيز نقش داشته باشد كه بايد به طور سالانه با انجام آزمايش خون بررسي شده و در صورت نياز درمان شود.
لوپوس ممكن است مغز استخوان را تحت تاثير قرار دهد و باعث كم خوني و كاهش تعداد پلاكت ها (سلول هايي كه به لخته شدن خون كمك مي كنند) و يا گلبول هاي سفيد خون شود. مشكلات مربوط به خون مانند كم خوني در كودكان مبتلا به لوپوس شايع تر است.
برخي افراد مبتلا به لوپوس بيشتر در معرض خطر لخته شدن خون در رگ ها و يا در شريان ها قرار دارند. اين مشكل معمولا توسط آنتي بادي هاي ضد فسفوليپيد ايجاد مي شود. بعضي از اين آنتي بادي ها مي توانند بر روي بارداري نيز تاثير بگذارند و باعث افزايش خطر سقط جنين (سندرم آنتي فسفوليپيد) مي شوند.
مغز و سيستم عصبي
1 نفر از هر 3 نفر مبتلا به لوپوس، داراي ميگرن مي باشد و ممكن است اضطراب يا افسردگي را نيز تجربه كند. برخي از افراد دچار سرگيجه، از دست دادن حافظه و يا گيجي هستند. لوپوس به ندرت مي تواند باعث غش (شبيه صرع) يا احساس پارانويا (شبيه اسكيزوفرني) شود. اگرچه اين عوارض تنها مشكل عروقي بر تعداد كمي از افراد مبتلا به لوپوس تاثير مي گذارد.
قلب و ريه ها
گاهي اوقات، بيماري لوپوس مستقيما بر وي قلب و ريه ها تاثير مي گذارد. بيشتر اوقات، باعث التهاب در بافت هاي اطراف قلب (پريكارد) و ريه ها (پرده جنب) مي شود، كه هر دو باعث تنگي نفس و درد هاي شديد در قفسه سينه مي شوند. به ندرت ممكن است مقادير زيادي مايعات در اين بافت ها ايجاد شده و باعث تنگي نفس شديد شود.
اخيرا دريافته ايم كه بيماري لوپوس ممكن است باعث تنگ شدن رگ هاي خوني شود. اين امر ميتواند منجر به افزايش خطر ابتلا به آنژين( ورم گلو)، حملات قلبي و سكته شود، بنابراين نظارت دقيق و درمان زود هنگام درباره فاكتورهايي مانند كلسترول بالا و فشار خون بالا، حياتي و لازم است.
ساير اندام ها
افراد مبتلا به بيماري لوپوس ممكن است از تورم غدد لنفاوي رنج ببرند كه مي تواند باعث ناراحتي آنها شود. كمتر اتفاق مي افتد كه لوپوس بر روي غشاء سروز، روده، لوزالمعده، كبد يا طحال تاثير بگذارد و باعث درد شكمي شود. به ندرت، لوپوس مي تواند بر روي چشم ها اثر بگذارد و باعث قرمزي دردناك چشم و يا تغيير در بينايي شود.
ديگر شرايط مرتبط با بيماري لوپوس
در حدود يك سوم افراد مبتلا به لوپوس، باعث ايجاد يك بيماري خود ايمني اضافي مي شوند از قبيل بيماري خود ايمني تيروئيد، به ويژه نوعي كه باعث كم تحركي غده تيروئيد مي شود. خشكي شديد چشم ها و دهان (سندرم شوگرن) كه در حدود 10٪ از مبتلايان به لوپوس به آن دچار هستند و آرتريت روماتوئيد يا التهاب عضلات (ميوزيت) اما اين موارد خيلي كم شايع هستند.

علل و دلايل بيماري لوپوس
سيستم ايمني بدن شما، پروتئين هايي را با عنوان آنتي بادي توليد ميكند كه مي توانند با عفونت مبارزه كنند.در لوپوس، بدن نيز آنتي بادي هايي را توليد مي كندكه به بافت هاي خودش حمله كنند. ما مطمئن نيستيم كه چرا اين اتفاق ميافتد اما احتمالا به دليل تركيبي از عوامل محيطي، هورموني و ژنتيكي است.
لوپوس مستقيما از والدين به فرزندانشان منتقل نمي شود، اما اگر ارتباط نزديكي با شخصي داشته باشيد كه مبتلا به لوپوس مي باشد، در معرض خطر ابتلا به اين بيماري هستيد. در صورت داشتن لوپوس، شانس بروز آن در كودك، 1 در 100 است. لوپوس مسري نيست، بنابراين نمي تواند از شخص ديگري به شما منتقل شود.
بيماري لوپوس چگونه بر روي من تاثير خواهد گذاشت؟
درمان هاي نوين، نگرش افراد مبتلا به لوپوس را بهبود بخشيده است. با اين حال، اين يك وضعيت متغير و غيرقابل پيش بيني است و حتي ممكن است در افرادي كه اندام هاي حياتي آنها تحت تاثير قرار ميگيرند، يك مورد تهديد آميز باشد. به سختي ميتوان پيش بيني كرد كه لوپوس چگونه بر شما تاثير خواهد گذاشت. اكثر افراد مبتلا به لوپوس مشكلات جدي ندارند، اما پزشك و متخصص پرستار روماتولوژي، اين مشكلات را بررسي مي كنند تا درمان هاي اوليه در صورت نياز انجام شود.
نظارت دقيق بر اين شرايط لازم است تا مشكلات جدي، فوري شناسايي و درمان شوند. به عنوان مثال، برخي افراد مبتلا به لوپوس بيشتر از حد معمول در معرض خطر حمله قلبي يا سكته مغزي قرار دارند. پزشك شما اين موضوع را با ساير عوامل خطر مانند سيگار كشيدن و افزايش كلسترول يا فشار خون در نظر مي گيرد. آنها تغييراتي را در نوع درمان و شيوه زندگي ارائه مي كنند.
در زنان جوان خطر حمله قلبي يا سكته مغزي به طور طبيعي بسيار كم است، بنابراين اگر چه كه با داشتن افزايش پيدا مي كند، ولي خطر كلي هنوز كم است. با اين حال، ايده خوبي است كه در مورد اين موضوع با پزشك خود صحبت كنيد.
تشخيص بيماري لوپوس
لوپوس را براساس علائم آن، معاينه فيزيكي و آزمايش خون تشخيص مي دهند. آزمايشات مي توانند به رد كردن شرايط ديگر كمك كنند.
آزمايشات خون مختلفي ممكن است براي تشخيص لوپوس، مورد استفاده قرار گيرند:
آزمايش آنتي بادي ضد هسته اي (ANA)
اين آزمايش در حدود 95٪ از مبتلايان به لوپوس ANA مثبت است، اما گاهي اوقات، اين آزمايش مي توانددر افرادي كه لوپوس ندارند نيز مثبت باشد، بنابراين نمي توان تشخيص را مورد تاييد قرار داد.
دو رشته اي(anti-dsDNA)
حدود ۷۰ درصد از افراد مبتلا به لوپوس داراي اين آنتيبادي هستند. يك آزمايش مثبت به اين معني است كه لوپوس به احتمال زياد در افرادي كه لوپوس ندارند، مثبت است. سطح anti-dsDNA معمولا وقتي بالا ميرود كه لوپوس فعالتر است، بنابراين تكرار آزمايشات ميتواند به عنوان ابزاري براي نظارت بر وضعيت بيمار و تصميمگيري در مورد درمان، مفيد باشد.
آزمايش آنتيبادي ضد Ro
اگر براي اين آنتي بادي، آزمايش مثبت باشد، ممكن است به احتمال زياد شاهد بثورات پوستي خواهيد بود و از خشكي چشم و يا دهان ( سندرم شوگرن ) رنج مي بريد. اين آنتي بادي ميتواند در طول دوران بارداري از جفت عبور كند. اگر آنتي بادي ضد Ro داريد و تصميم به داشتن نوزاد گرفته ايد، دوران بارداري بيشتر بايد تحت نظارت و كنترل باشيد.
آزمايش آنتي بادي ضد فسفوليپيد
آزمايش مثبت براي اين آنتي بادي ها ممكن است به معني افزايش خطر سقط جنين و ايجاد لخته هاي خوني باشد.
آزمايش سطح مكمل
مكمل به مجموعه اي از پروتئين ها در خون اشاره مي كند كه ما را از عفونت ها محافظت مي كند. با فعال تر شدن لوپوس، سطوح مكمل كاهش پيدا مي كند.
سرعت رسوب گلبول هاي قرمز(ESR )
اين آزمايش، مي تواند التهاب را با اندازهگيري سرعت رسوب سلول هاي خوني در كف لوله آزمايش، تشخيص دهد. ESR اغلب در لوپوس، افزايش پيدا مي كند.

آزمايش عملكرد شركت وارد كننده بي بران كليه و كبد
اين آزمايش شامل آزمايشات خون و ادرار است، كه بطور منظم انجام مي شود تا هر گونه مشكل ناشي از لوپوس يا درمان دارويي به سرعت شناسايي شود. يك آزمايش ساده ادرار مي تواند نشان دهد كه آيا پروتئين يا خون در ادرار وجود دارد يا خير. اين آزمايش مي تواند به پزشكان در تشخيص مشكل كليه ها در مراحل اوليه كمك كند.
آزمايش هاي بيشتر مانند آزمايش فيلتراسيون كليه در صورت نياز انجام مي شود. ممكن است از افرادي كه داراي ناهنجاري در آزمايش كليه هستند، نمونه برداري انجام شود كه دقيق ترين روش تشخيص ميزان التهاب و آسيب كليه ها است.
شمارش سلول خون
هموگلوبين، گلبول هاي سفيد و قرمز و پلاكت ها همگي در مغز استخوان ساخته مي شوند، بنابراين شمارش سلول هاي خوني مي تواند به نشان دادن اينكه آيا مغز استخوان تحت تاثير بيماري يا داروهاي مورد استفاده براي درمان آن قرار گرفته است يا نه، كمك كند.
انواع آزمايشات براي بررسي اين كه چگونه قلب، ريه ها، كبد و طحال كار ميكنند، در دسترس هستند. بسته به اين كه كدام ارگان ها ممكن است درگير شده باشند، ممكن است از اشعه ايكس، اسكن سونوگرافي، اسكن توموگرافي كامپيوتري ( CT ) و يا تصويربرداري رزونانس مغناطيسي ( MRI ) انجام شود.
آزمايش ادرار ميتواند نشان دهد كه آيا پروتيين يا خون در ادرار وجود دارد يا نه. اين كار ميتواند به پزشكان كمك كند تا در مراحل اوليه مشكل كليه ها را تشخيص دهند. شما ممكن است به آزمايشات بيشتري مثل آزمايشات فيلتراسيون كليه نياز داشته باشيد. اگر علائمي چون تب، كاهش وزن و تورم مداوم غدد لنفاوي را داشته باشيد، ممكن است پزشك با نمونه برداري از بافت غدد لنفاوي، احتمال وجود سرطان را رد كند كه اين هم ميتواند باعث ايجاد اين علائم شود .
درمان بيماري لوپوس
در حال حاضر هيچ گونه درماني براي لوپوس وجود ندارد، اما قابل درمان است و معمولا به تعدادي از انواع مختلف دارو به خصوص زماني كه درمان در مراحل اوليه بيماري شروع مي شود، پاسخ مي دهد. داروهايي كه براي درمان لوپوس استفاده ميشوند به شدت بيماري و بخش هايي از بدن كه تحت تاثير قرار گرفته اند، بستگي دارد. احتمالا درمان، با افزايش شدت بيماري و يا بهبودي، تغيير و يا اصلاح خواهد شد.
اغلب داروهايي كه در زير توضيح داده شده اند در اصل براي ديگر بيماري ها توليد شده بودند اما بعدها در درمان لوپوس مفيد واقع شدند. در حال حاضر دو نوع داروي جديدتري به منظور درمان لوپوس حاد يعني rituximab و belimumab مورد استفاده قرار ميگيرند. اينها درمان هاي بيولوژيكي هستند كه عليه سلولهاي B عمل ميكنند يعني سلول هاي خوني كه آنتي بادي توليد ميكنند. تحقيقات به منظور فهميدن اينكه بيماران به كدام شكل داروها، بهترين واكنش را نشان ميدهند، ادامه دارد.
داروهاي ضد التهاب غير استروئيدي
به عنوان مثال داروهاي ناپروكسن و ايبوپروفن كه مي توانند:
- التهاب را كاهش دهند.
- به علائم بيماري مفاصل كمك كنند
- براي دوره هاي درماني كوتاه مدت استفاده شوند.
پمادهاي استروئيدي
- اين پماد ها براي بثورات پوستي مفيد هستند.
داروهاي ضد احتقان
به عنوان مثال داروي هيدروكسي كلروكين كه مي تواند:
- التهاب را كاهش دهد.
- به تنهايي يا با پمادهاي استروئيدي براي بثورات پوستي استفاده شود.
- براي درمان كوفتگي و درد مفاصل مفيد باشد.
- به كاهش كلسترول و كنترل بيماري كليه كمك كند
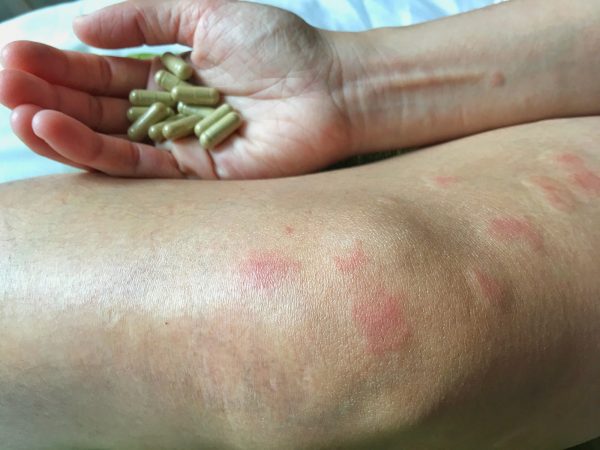
قرص هاي استروئيدي
به عنوان مثال پردنيزولون كه مي تواند:
- براي دوره هاي كوتاه مدت عوارضي مانند پرده جنب( پلوريس) يا پريكاردي استفاده شود.
- همچنين ممكن است به عنوان درماني طولاني مدت براي ديگر مشكلاتي نظير التهاب كليه يا مشكلات حاد خوني مورد استفاده قرار بگيرد.
داروهاي ضد روماتيسمي اصلاح كننده بيماري (DMARDs)
به عنوان مثال دارهاي آزاتيوپرين، سيكلوسپورين، سيكلوفسفاميد، متوتركسات و مايكوفنولات كه مي توانند:
- فعاليت زياد سيستم ايمني بدن را كاهش دهند.
- براي مدت زمان طولاني مصرف شوند ولي در صورت كمتر شدن فعاليت بيماري، ممكن است دوز مصرفي كاهش پيدا كند.
- فشار خون بالا را كنترل كنند و از مشكلات كليوي پيشگيري كنند.
- به همراه قرص هاي استروئيدي مصرف شوند تا مقدار دوز استروئيد كاهش پيدا كند.
درمان هاي بيولوژيكي
به عنوان مثال rituximab و belimumab
- فعاليت سلولهاي B را حذف يا كاهش ميدهند ( نوعي سلول سفيد خوني كه آنتي بادي هاي مضري را توليد ميكند )
- براي بيماران مبتلا به لوپوس، زماني كه DMARD هاي معمولي تاثيري ندارند، مورد استفاده قرار مي گيرد، اگرچه تحقيقات در مورد تاثير آنها ادامه دارد.
تزريق استروئيد
- استروئيد مي تواند به عنوان يك درمان فوري، به عضله يا وريد تزريق شود.
- در صورت ريزش مو، مي تواند در پوست سر نيز تزريق شود
داروهاي ضد فشار خون
- براي كنترل فشار خون بالا ممكن است مورد استفاده قرار بگيرد.
درماني براي پديده رينود
- به عنوان مثال قرص نيفديپين و تزريق ايلوپروست كه براي بهبود گردش خون در رگ هاي خوني استفاده مي شود.

عوارض جانبي داروهاي بيماري لوپوس
تمام داروها داراي عوارض جانبي بالقوه اي هستند و شما و پزشك تان بايد خطر اثرات جانبي را با توجه به كنترل علائم خود متعادل كنيد. گاهي اوقات اين ممكن است به معني مصرف داروهاي اضافي براي محافظت در برابر ديگر عوارض اسپري پرونتوسان جانبي باشد.
NSAIDs گاهي اوقات ميتوانند اثرات جانبي داشته باشند، اما پزشك براي كاهش خطر، اقدامات احتياطي را اتخاذ خواهد كرد. براي مثال، تجويز كم ترين مقدار دوز مناسب براي كوتاه ترين زمان ممكن.
NSAIDs ميتوانند موجب بروز مشكلات گوارشي شوند از جمله :
- ناراحتي معده
- سوء هاضمه
- آسيب به لايه داخلي معده
در بيشتر موارد، يك داروي اضافي به نام مهاركننده پمپ پروتون (PPI) به منظور محافظت از معده تجويز مي شود.
با مصرف NSAID ها خطر بروز حمله قلبي يا سكته مغزي افزايش مي يابد. اگر عوامل ديگري باعث افزايش خطر كلي شما شوند، پزشك در مورد تجويز داروهاي ضد التهابي احتياط عمل خواهد كرد، به عنوان مثال:
- سيگار كشيدن
- مشكلات گردش خون
- فشار خون بالا
- كلسترول بالا
- ديابت
در صورت مصرف قرص هاي استروئيدي در دوزهاي بالا و يا طولاني مدت، ممكن است بيس فسفونات ها، قرص هاي كلسيم و قرص هاي ويتامين D براي محافظت از پوكي استخوان تجويز شود. ممكن است به جاي دوزهاي بالاي استروئيدها، DMARDs داده شود. در صورت وجود لوپوس در كليه ها، بايد از اين موارد جلوگيري شود، زيرا DMARDs مي تواند مشكلات كليوي بيشتري را ايجاد كند.
در صورت داشتن لوپوس و اگر تحت درمان DMARD يا درمان هاي بيولوژيكي باشيد، بيشتر مستعد ابتلا به عفونت قرار خواهيد داشت. از تماس نزديك با افراد مبتلا به بيماري هاي عفوني فعال مانند آبله مرغان و يا افرادي كه به تازگي در بيمارستان بودهاند، دوري كنيد.
در صورت مصرف بيش از 10 ميلي گرم پردنيزولون در روز و يا درمان با بعضي از داروهاي DMARD يا درمان هاي بيولوژيكي، نبايد واكسن زنده داشته باشيد. اين واكسن ها شامل موارد زير هستند:
- تب زرد
- حصبه زنده
- فلج اطفال خوراكي
ساير درمان هاي بيماري لوپوس
اگر در بافت هاي داخلي قلب و يا ريه ها، مايعي جمع شده باشد، ممكن است لازم باشد كه با استفاده از سوزن و سرنگ، خالي شود. به ندرت برخي افراد مبتلا به لوپوس دچار نارسايي كليه مي شوند كه ممكن است به دياليز يا پيوند كليه نياز داشته باشند. با اين حال، معمولا با تشخيص زود هنگام و درمان لوپوس، از وارد شدن آسيب جدي به كليه ها مي توان جلوگيري كرد. از اين جهت مهم است كه هر دارو را طبق تجويز پزشك، مصرف كنيد.
مديريت علائم بيماري لوپوس
اگرچه داروها در كنترل لوپوس بسيار مهم هستند، اما كارهاي زيادي وجود دارند كه براي مديريت علائم اين بيماري مي توانيد انجام دهيد. تغيير سبك زندگي مي تواند به شما در كاهش خطر ابتلا به عوارض جدي تر لوپوس كمك مي كنند:
- پيروي از يك رژيم غذايي سالم
- ايجاد تعادل مناسب بين ورزش و استراحت
- سيگار نكشيدن
پيشگيري از زبانه كشيدن بيماري لوپوس
لوپوس بيماري است كه يا به طور طبيعي بهبود مي يابد و در زمان هاي مختلف بدتر مي شود. يادگيري نحوه پيشگيري از طغيان علائم اين بيماري، به شما اجازه مي دهد تا كنتري بيشتري بر شرايط خود داشته باشيد. دلايل زبانه كشيدن اين بيماري از فردي به فرد ديگر، متفاوت است كه شامل موارد زير مي شوند:
- قرار گرفتن در معرض نور خورشيد
- استراحت به ميزان خيلي كم
- عفونت
- استرس
رژيم غذايي و تغذيه
شواهد محدودي درباره تاثير رژيم غذايي در كنترل بيماري لوپوس وجود دارد، با اين حال برخي شواهدي هستند كه داشتن يك رژيم غذايي حاوي مقادير كمي چربي اشباع شده و مقادير بالايي روغن چرب امگا ۳ كه در ماهي روغني وجود دارد، ممكن است مفيد باشد. همچنين از مكملهاي روغن ماهي نيز مي توانيد استفاده كنيد، اما مطمئن شويد كه از روغن بدن ماهي استفاده كنيد نه روغن كبد ماهي و يا مكمل ها.
بيشتر بدانيد: ۴ علتي كه روغن ماهي سبب چربي سوزي و عضله سازي در شما ميشود
مراقب هر گونه رژيم غذايي كه گروه هاي غذايي مهم را از رژيم غذايي شما حذف مي كنند، باشيد زيرا شما به تمام مواد مغذي نياز داريد تا بتوانيد يك رژيم غذايي متعادل داشته باشيد
كنترل و مديريت استرس
حتي اگر استرس بر روي شرايط شما تاثيري نداشته باشد، اما استرس هيجاني ميتواند باعث بدتر شدن آن شود. ياد بگيريد كه چگونه هر گونه استرس را در زندگي خود مديريت كنيد. مي توانيد از تكنيك هاي تمدد اعصاب مانند مديتيشن استفاده كنيد و يا با خانواده و دوستان خود صحبت كنيد. از گروه هاي پشتيباني نيز مي توانيد بهره ببريد. پزشك ممكن است شما را به يك روانشناس ارجاع دهد تا بتوانيد با استرس مقابله كنيد.
ورزش منظم ميتواند باعث بهبود استرس، اضطراب و افسردگي شود، با اين حال شما بايد به خاطر خستگي و ديگر علائمي كه شرايط بيماري شما را افزايش مي دهند، بين ورزش كردن و استراحت كافي، تعادل برقرار كنيد.
زندگي با بيماري لوپوس
نور خورشيد
نور زياد ماوراء بنفش ناشي از نور خورشيد مي تواند باعث بروز جوش هاي قرمز بر روي گونه ها و برآمدگي بيني شود كه اغلب با عنوان بثورات پروانه اي شناخته مي شود. همچنين گاهي اوقات باعث بروز مشكل در اندام هاي داخلي بدن مي شود. در هنگام بيرون رفتن از منزل، نكات زير را رعايت كنيد:
بيشتر بدانيد: چه ميزان كرم ضد آفتاب كفايت ميكند؟
- از قرار گرفتن در آفتاب ظهر خودداري كنيد و كلاه بپوشيد.
- پوست خود را بپوشانيد و يا از كرم ضد آفتاب كه SPF آن ۵۰ يا بيشتر است، استفاده كنيد
- زماني كه در زير چترهاي آفتابي در يك منطقه صاف نشسته ايد، مراقب باشيد زيرا باعث انعكاس نور خورشيد بر روي صورت مي شود.

پيشگيري اسپري براي زخم از بارداري
اگر لوپوس داريد بايد از قرص هاي پيشگيري از بارداري استفاده كنيد كه حاوي هورمون پروژسترون و مقدار كمي هورمون استروژن است و يا مي توانيد از روشهاي فيزيكي جلوگيري كننده از بارداري مانند كاندوم استفاده كنيد. اين كار به اين دليل است كه هورمون استروژن به احتمال زياد باعث تشديد بيماري ميشود.
اگر تحت درمان با داروهاي استروئيدي هستيد، بايد از داروهاي ضد بارداري مدروكسي پروژسترون استات كه به صورت تزريقي تجويز مي شود، اجتناب كنيد. اين بيماري خطر ابتلا به پوكي استخوان را افزايش مي دهد. زيرا باعث كاهش ميزان استروژن و از دست دادن استخوان مي شود. ميرنا(آي يو دي) كه فقط داراي پروژسترون است، اغلب به زناني كه به لوپوس مبتلا هستند، توصيه مي شود. اگر درباره روش هاي پيشگيري از بارداري، نگراني داريد، با پزشك خود مشورت كنيد.
روش درماني جايگزيني هورمون(HRT)
در گذشته نگرانيهايي در رابطه با درمان جايگزيني هورمون و افزايش خطر بالا رفتن بيماري لوپوس وجود داشت. با اين حال، تحقيقات اخير نشان داده اند كه اگر علائم يائسگي شديد باشند و بيماري به خوبي كنترل شده باشد، استفاده از روش درماني جايگزيني هورمون به مدت كوتاه، خطري ندارد.
بارداري و بيماري لوپوس
بيشتر زنان مبتلا به لوپوس، در صورت تمايل مي توانند بچهدار شوند، اما بهتر است قبل از باردار شدن در مورد برنامه هاي خود با پزشك صحبت كنند تا در صورت لزوم، روش هاي درماني تغيير كند. سعي كنيد زماني كه لوپوس غير فعال است و مقدار كمي دارو مصرف مي كنيد، براي دوران بارداري خود برنامهريزي كنيد.
به تعداد كمي از زنان مبتلا به لوپوس بسيار شديد ممكن است توصيه شود كه باردار نشوند چون بارداري ميتواند فشار زيادي را بر روي قلب، ريه ها و كليه ها وارد كند. خطر ابتلا به عوارض ناشي از بارداري در زناني كه بيماري آنها بر تعدادي از اندام هاي مختلف تاثير ميگذارد و كنترل علائم آنها بدون استفاده از داروهاي خاص دشوار است، افزايش مي يابد.
پزشكان به طور طبيعي در مورد داروهايي كه بايد در دوران بارداري استفاده شوند، با احتياط رفتار مي كنند. استروئيدها معمولا به خوبي تحمل مي شوند و بسياري از افراد از داروهاي پردنيزولون، هيدروكسي كلروكين و آزاتيوپرين در طول بارداري و بدون بروز اثرات زيان آور استفاده كرده اند.
اگر داراي سطح بالايي از آنتي بادي ضد فسفوليپيد باشي، خطر سقطجنين زياد است.. با اين حال، درمان با آسپرين يا هپارين، اين خطر را كاهش ميدهند و در حال حاضر در بيشتر زناني كه داراي اين آنتي بادي ها هستند، بارداري موفقيت آميز است.

اگر بيماري كليوي داشته باشيد، ممكن است در طول مراحل بعدي بارداري در ادرار شما پروتئين بيشتري وجود داشته باشد. تشخيص دادن وجود پروتئين در ادرار به دليل بيماري كليوي و تشخيص آن به دليل بيماري لوپوس و يا عوارض متداول بارداري كه با عنوان پره اكلامپسي شناخته مي شود، اگر چه مهم است اما مشكل است. پزشكاني كه از شما در طول دوران بارداري مراقب مي كنند، اين موضوع را بررسي خواهند كرد و اگر لازم باشد با يك متخصص روماتولوژيست مشورت مي كنند.
در زنان بارداري كه آنتي بادي ضد Ro دارند، يك خطر كوچك وجود دارد (حدود ۱در ۵۰) كه نوزادان آنها مبتلا به سندرم لوپوس نوزادي باشند. به اين معني كه نوزاد ممكن است داراي بثورات و يا ضربان كند قلب باشد. اين خطر در بارداري بعدي كمي بيشتر است، پس قبل از اقدام براي بارداري بعدي، با پزشك خود مشورت كنيد. بيشتر نوزادان متولد شده از مادراني كه آنتي بادي ضد Ro دارند، خوب و سالم هستند، اما مهم است كه در طول دوران بارداري، اسكن هاي منظمي از قلب نوزاد انجام شود.
منبع

